مالاریا
مالاریا (malaria)
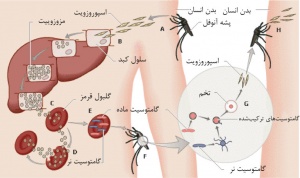
(یا: تب نوبه) بیماری انگلی و عفونی نواحی حاره. عامل انتقال آن پشه است و علامت مشخص آن تب دورهای و تورم طحال[۱] است. هنگامیکه پشۀ مادهای از جنس آنوفل[۲]، انسانی مبتلا به مالاریا را نیش میزند، یکی از چهار تکیاختۀ مالاریا، از جنس پلاسمودیوم[۳]، را از خون انسان دریافت میکند. این تکیاخته در حشره بالغ میشود و هنگام نیشزدن قربانی جدید به او انتقال مییابد. مالاریا هرساله ۳۰۰میلیون تا ۵۰۰میلیون نفر را در ۱۰۳ کشور آلوده میسازد. در ۱۹۹۵، حدود ۲.۱میلیون نفر براثر این بیماری جان باختند. هرساله در نواحی اطراف صحرای افریقا، بین ۱.۵ تا ۲میلیون کودک براثر مالاریا و عواقب آن میمیرند. در نوامبر ۱۹۹۸، توافقی برای ایجاد برنامهای جهت تحقیق در زمینۀ این بیماری و کنترل آن صورت گرفت. نمایندگیهای دخیل در این برنامه عبارت بودند از سازمان جهانی بهداشت[۴]، بانک جهانی، صندوق کودکان سازمان ملل متحد[۵]، و برنامۀ توسعۀ سازمان ملل متحد[۶]. هدف از مبارزه علیه مالاریا به نصفرساندن مرگ ومیر ناشی از مالاریا تا ۲۰۱۰ است.
عفونت. انگل این بیماری در بدن انسان ابتدا در کبد[۷] مستقر و سپس تکثیر میشود و به گلبولهای قرمز خون[۸] حمله میکند. انگل در گلبولهای قرمز تکثیر و موجب پارگی یاختهها[۹] میشود. درنتیجه، یاختههای دیگر نیز آلوده میشوند. فرآیند پارگی یاختهها همزمان صورت میگیرد و دو تا سه روز یکبار رخ میدهد. در این حالت علایم مالاریا مشاهده میشوند.
شیوع بیماری. گرمشدن جهانی سبب گسترش جهانی مالاریا شده است. در ۱۹۹۸، در نایروبی[۱۰]، پزشکان مرتباً مواردی از بیماری را در افرادی گزارش کردند که شهر را ترک نکرده بودند، در حالیکه قبلاً بیماری محدود به افرادی بود که به کنیا مسافرت میکردند. بنابه گزارش سازمان جهانی بهداشت (در سپتامبر ۱۹۹۹) مالاریا در اروپا از ۲,۸۸۲ مورد در ۱۹۸۱، به ۱۲,۳۲۸ در ۱۹۹۷ افزایش یافته است. در آوریل ۲۰۰۰، رهبران افریقا در نیجریه دربارۀ راههای مبارزه با این بیماری تبادلنظر کردند. بنابه گزارش سازمان جهانی بهداشت، در ۳۵ سال اخیر ۱۶۰میلیون دلار از درآمد کشورهای افریقایی به این منظور هزینه شده است.
درمان. کینین[۱۱] اولین دارویی بود که علیه مالاریا بهکار رفت. امروزه اشکال مصنوعی آن، نظیر کلروکوین[۱۲]، برای پیشگیری یا درمان بیماری بهکار میروند. با این همه، نژادهایی از انگل اصلی بیماری مالاریا، با نام علمی پلاسمودیوم فالسیپارم Plasmodium fulciparum، که در برابر کلروکوین مقاوم شدهاند، بهسرعت در سراسر جهان در حال گسترشاند. داروی مفلوکین[۱۳] (لاریام[۱۴]) بیشتر در مناطقی که مالاریای مقاوم به کلروکوین غالب است تجویز میشود. بحثهایی نیز در زمینۀ آثار جانبی این دارو بر آشفتگیهای روانی[۱۵]، نظیر اضطراب و وهم[۱۶]، حملات صرع[۱۷]، و کاهش حافظه[۱۸] پیش آمده است. داروی دیگری با نام آرتمتر[۱۹] از درختچۀ خارگوش یا اَفْسِنْطین استخراج میشود و مشخص شده است که تأثیری مشابه کینین در درمان مالاریای مغزی[۲۰] دارد (۱۹۹۶). حشرهکش د د ت یکی از ابزارهای مؤثر در کنترل مالاریاست و بهرغم باقیماندن آن در محیط زیست و ضررهای بعدی، هنوز بهکار میرود.
واکسن. دانشمند کلمبیایی، مانوئل پاتارویو[۲۱]، واکسن آزمایشی مالاریا یا اِس پی اِف ۶۶ را تولید کرده است. در ۱۹۹۴، این واکسن در مناطق روستایی تانزانیا آزمایش شد. در این مناطق، پشه هر فرد را حدود ۳۰۰ بار در سال نیش میزند. واکسن، شیوع مالاریا را تا یکسوم کاهش داد. با این وجود، بهکارگیری این واکسن در گامبیا[۲۲] نشان داد که فقط هشت درصد از کودکان در مقابل بیماری مقاوم میشوند. در ۱۹۹۶، بهکارگیری واکسن در تایلند تأثیری برجای نگذاشت. در ۱۹۹۹، واکسن جدیدی نیز روی خرگوش آزمایش شد و در سال ۲۰۰۰ برای انسان بهکار رفت. واکسن به انگل Plasmodium falcipanum، مسبب علایم بیماری، در هر یک از مراحل چهارگانۀ اصلی چرخۀ زندگیاش حمله میکند.
- ↑ spleen
- ↑ anopheles
- ↑ plasmodium
- ↑ World Heath Organization
- ↑ United Nations Children’s Fund
- ↑ United Nations Development Program
- ↑ liver
- ↑ red blood cells
- ↑ cell rupture
- ↑ Nairobi
- ↑ Quinine
- ↑ chloroquine
- ↑ Mefloquine
- ↑ Lariam
- ↑ psychiatric disturbances
- ↑ hallucinations
- ↑ epileptic seizures
- ↑ memory loss
- ↑ Artemether
- ↑ cerebral malaria
- ↑ Manuel Patarroyo
- ↑ Gambia
